Qu’est ce que les OMÉGA 3 ? Qu’est ce que les OMÉGA 3 ? Les oméga-3 sont des acides gras essentiels que l’on trouve dans certains aliments, tels que les poissons gras, les noix, les graines de lin et les huiles végétales. Ils sont importants pour la santé du cerveau, du cœur et pour réduire l’inflammation dans le corps. Les oméga-3 sont souvent recommandés comme compléments alimentaires pour maintenir une bonne santé générale. Leurs rôles les plus importants ? Les Oméga-3 sont des acides gras essentiels bénéfiques pour notre santé. Leurs rôles les plus importants comprennent la réduction de l’inflammation, le soutien du fonctionnement du cerveau et du système nerveux, la régulation du cholestérol et de la pression artérielle, et la promotion de la santé cardiaque. Les Oméga-3 sont également importants pour le développement du cerveau chez les nourrissons. Il est recommandé de les inclure dans notre alimentation pour profiter de leurs nombreux bienfaits. Leurs rôles dans l’inflammation? Les acides gras oméga-3 jouent un rôle crucial dans la modulation de l’inflammation dans le corps. Ils sont connus pour leurs propriétés anti-inflammatoires qui aident à réduire l’inflammation chronique et à maintenir l’équilibre dans le système immunitaire. Les oméga-3 peuvent aider à réguler la production de molécules pro-inflammatoires, ce qui peut contribuer à réduire les symptômes de diverses maladies inflammatoires. Ils sont également importants pour maintenir la santé des cellules et des tissus, ce qui peut aider à prévenir les dommages causés par l’inflammation excessive. Effets bénéfiques des oméga 3 Les acides gras oméga-3 ont de nombreux effets bénéfiques pour la santé.Voici quelques-uns des principaux avantages des oméga-3 : 1.Anti-inflammatoire : Les oméga-3 réduisent l’inflammation dans le corps, ce qui peut aider à prévenir les maladies chroniques telles que les maladies cardiaques, l’arthrite et le diabète. 2.Bon pour le cœur : Les oméga-3 aident à réduire le risque de maladies cardiaques en diminuant les niveaux de cholestérol et de triglycérides, en améliorant la fonction cardiaque et en réduisant l’inflammation. 3.Bon pour le cerveau : Les oméga-3 sont essentiels pour le développement et le fonctionnement du cerveau. Ils peuvent aider à améliorer la mémoire, la concentration et l’humeur, ainsi qu’à réduire le risque de maladies neurodégénératives telles que la maladie d’Alzheimer. 4.Peau et cheveux sains : Les oméga-3 aident à maintenir la santé de la peau en maintenant l’hydratation et en réduisant l’inflammation. Ils peuvent également aider à améliorer la croissance des cheveux et à réduire les problèmes de peau tels que l’acné. 5.Réduction du risque de cancer : Certains types d’oméga-3, comme l’acide eicosapentaénoïque (EPA) et l’acide docosahexaénoïque (DHA), ont montré des effets bénéfiques dans la réduction du risque de certains types de cancer, notamment le cancer du côlon et du sein. Il est important d’inclure des sources d’oméga-3 dans son alimentation, comme le poisson gras (saumon, maquereau, sardines), les graines de lin, les noix et les algues, pour profiter de tous ces bienfaits pour la santé. Qu’est ce que les OMÉGA 6 ? Les acides gras oméga-6 sont des acides gras essentiels pour le corps humain. Ils sont nécessaires pour la croissance et le bon fonctionnement de notre organisme. Les sources d’acides gras oméga-6 incluent des aliments tels que les huiles végétales (comme l’huile de tournesol, l’huile de maïs et l’huile de carthame), les graines de tournesol, les noix et certains poissons. Il est important de maintenir un équilibre entre les acides gras oméga-6 et oméga-3 dans notre alimentation pour favoriser une bonne santé. Leurs rôles les plus importants ? Les acides gras oméga-6 sont des acides gras essentiels pour notre corps, ce qui signifie que notre corps ne peut pas les produire lui-même et doit les obtenir à partir de notre alimentation. Les oméga-6 jouent un rôle important dans le fonctionnement de notre corps, en particulier dans la régulation de l’inflammation, la croissance cellulaire, la coagulation sanguine et le métabolisme des lipides. Ils sont également impliqués dans la santé de la peau, des cheveux et des ongles. Il est important de trouver un équilibre entre les oméga-6 et les oméga-3 dans notre alimentation, car un excès d’oméga-6 par rapport aux oméga-3 peut contribuer à l’inflammation chronique. Il est recommandé de privilégier les sources d’oméga-6 saines, comme les huiles végétales non raffinées, les graines de tournesol, les noix et les graines de lin, tout en limitant les sources d’oméga-6 moins saines, comme les huiles végétales transformées et les aliments frits. Leurs rôles dans l’apparition de l’inflammation? Les acides gras oméga-6 sont des acides gras polyinsaturés qui jouent un rôle important dans l’inflammation. En effet, les oméga-6 sont convertis en acide arachidonique, qui à son tour est transformé en médiateurs pro-inflammatoires tels que les prostaglandines et les leucotriènes. Ces médiateurs sont impliqués dans la réponse inflammatoire du corps face à une agression ou une infection. Ainsi, un déséquilibre entre les oméga-6 et les oméga-3, qui sont des acides gras anti-inflammatoires, peut favoriser un état inflammatoire chronique dans l’organisme. Il est donc important de maintenir un équilibre adéquat entre les oméga-6 et les oméga-3 pour prévenir l’inflammation excessive. Quel est cet équilibre entre Oméga 6 et Oméga 3 ? L’équilibre entre les acides gras oméga-3 et oméga-6 est crucial pour maintenir un bon métabolisme dans le corps. Les oméga-3, que l’on trouve dans des aliments tels que les poissons gras, les noix et les graines de lin, ont des propriétés anti-inflammatoires. Les oméga-6, présents dans des huiles végétales comme l’huile de tournesol et d’arachide, peuvent être pro-inflammatoires s’ils ne sont pas consommés en proportion équilibrée avec les oméga-3. Un rapport équilibré entre les oméga-3 et oméga-6 dans l’alimentation, généralement recommandé autour de 1:1 à 1:4, peut aider à réguler l’inflammation et à maintenir une bonne santé. Comment les utiliser en therapeutique Pour utiliser les acides gras oméga-3 et oméga-6 en thérapeutique, il est important de maintenir un équilibre adéquat entre les deux. En général, il est recommandé de consommer plus d’oméga-3 que d’oméga-6, car les
l’activité physique et L’Endométriose
l’activité physique et L’Endométriose L’endométriose est une maladie qui peut être très douloureuse et invalidante pour les personnes qui en souffrent. Cependant, l’activité physique peut être bénéfique pour les personnes atteintes d’endométriose. Mais il est important de prendre en compte les symptômes individuels lors du choix d’une activité physique appropriée. Cependant, il existe plusieurs activités physiques qui sont généralement considérées comme sûres pour les personnes atteintes d’endométriose, notamment : 1. La marche : La marche est une activité physique à faible impact qui peut être bénéfique pour les personnes atteintes d’endométriose, car elle peut aider à améliorer la circulation sanguine et réduire le stress. Voici quelques avantages de la marche pour les personnes atteintes d’endométriose : Faible impact sur les articulations : La marche est une activité à faible impact, ce qui signifie qu’elle est plus douce pour les articulations que des activités comme la course à pied. Amélioration de la circulation sanguine : La marche peut aider à améliorer la circulation sanguine dans le corps, ce qui peut réduire l’inflammation et soulager la douleur. Réduction du stress : La marche peut être une activité relaxante qui peut aider à réduire le stress et l’anxiété, ce qui peut avoir des effets positifs sur les symptômes de l’endométriose. Amélioration de la digestion : La marche peut aider à stimuler la digestion et à soulager la constipation, qui sont des problèmes courants chez les personnes atteintes d’endométriose. 2. Le yoga : Le yoga peut aider à améliorer la flexibilité et la force musculaire tout en réduisant le stress. Certaines postures de yoga peuvent également aider à étirer les muscles de l’abdomen et du bassin, ce qui peut être bénéfique pour les personnes atteintes d’endométriose. Quelles sont elles ?Il existe plusieurs postures de yoga qui peuvent être bénéfiques pour les personnes atteintes d’endométriose. Cependant, il est important de prendre en compte les symptômes individuels et de travailler avec un professeur de yoga qualifié pour s’assurer que les postures sont effectuées correctement et en toute sécurité. Voici quelques exemples de postures de yoga qui peuvent être bénéfiques pour les personnes atteintes d’endométriose : La posture de l’enfant (Balasana) : Cette posture est souvent utilisée pour la relaxation et la détente. Elle peut aider à étirer les muscles de l’abdomen et du bassin, ce qui peut être bénéfique pour les personnes atteintes d’endométriose. La posture du cobra (Bhujangasana) : Cette posture peut aider à étirer les muscles de l’abdomen et à renforcer le dos. Elle peut également aider à stimuler la circulation sanguine dans la région pelvienne. La posture du papillon (Baddha Konasana) : Cette posture peut aider à ouvrir les hanches et à étirer les muscles de l’abdomen. Elle peut également aider à stimuler la circulation sanguine dans la région pelvienne. La posture du guerrier II (Virabhadrasana II) : Cette posture peut aider à renforcer les jambes et les hanches tout en étirant les muscles de l’abdomen. Elle peut également aider à améliorer l’équilibre et la concentration. La posture du triangle (Trikonasana) : Cette posture peut aider à étirer les muscles de l’abdomen, des hanches et des jambes tout en renforçant les muscles du dos. Elle peut également aider à stimuler la circulation sanguine dans la région pelvienne. Il est recommandé de consulter un professeur de yoga qualifié pour obtenir des conseils personnalisés et pour s’assurer que les postures sont effectuées correctement et en toute sécurité. 3. La natation : La natation peut être une activité physique bénéfique pour les personnes atteintes d’endométriose, car elle est douce pour les articulations et les muscles et peut aider à soulager la douleur et l’inconfort associés à la condition. Voici quelques avantages de la natation pour les personnes atteintes d’endométriose : Soulagement de la douleur : La natation peut aider à soulager la douleur pelvienne en permettant une libération de tension dans les muscles, en améliorant la circulation sanguine et en réduisant l’inflammation. Renforcement des muscles abdominaux : Les mouvements de natation impliquent une utilisation intensive des muscles abdominaux, ce qui peut aider à renforcer la région abdominale et à améliorer la posture. Amélioration de la flexibilité : Les mouvements de natation peuvent aider à améliorer la flexibilité des muscles et des articulations, ce qui peut aider à réduire la douleur et l’inconfort. Réduction du stress : La natation peut être une activité relaxante qui peut aider à réduire le stress et l’anxiété, ce qui peut avoir des effets positifs sur les symptômes de l’endométriose. Il est important de noter que chaque personne atteinte d’endométriose est différente, et que les symptômes peuvent varier d’une personne à l’autre. Il est recommandé de consulter un professionnel de la santé avant de commencer toute nouvelle activité physique et de discuter de toute préoccupation ou restriction liée à la condition. 4. Le cyclisme : Le cyclisme peut être bénéfique pour les personnes atteintes d’endométriose, car il peut aider à renforcer les muscles des jambes et du bassin tout en réduisant la pression sur les articulations.Mais cela dépend de la gravité de la condition et de la tolérance de chaque personne. Voici quelques avantages du cyclisme pour les personnes atteintes d’endométriose : Faible impact sur les articulations : Le cyclisme est une activité à faible impact, ce qui signifie qu’il met moins de stress sur les articulations que d’autres formes d’exercice comme la course à pied. Renforcement des muscles : Le cyclisme peut aider à renforcer les muscles des jambes, du dos et des abdominaux, ce qui peut améliorer la posture et soulager la douleur pelvienne. Amélioration de la circulation sanguine : Le cyclisme peut aider à améliorer la circulation sanguine dans le corps, ce qui peut réduire l’inflammation et soulager la douleur. Cependant, il est important de noter que le cyclisme peut parfois aggraver les symptômes de l’endométriose, en particulier si la personne ressent une douleur pelvienne ou une pression sur le col de l’utérus. Si c’est le cas, il est recommandé de consulter un professionnel de la santé avant de commencer à faire du vélo, et de discuter
Les 10 facteurs déclenchant l’endométriose
Passons en revue les differentes causes de l’endométriose Il n’y a pas de consensus définitif sur les causes exactes de l’endométriose, mais voici 10 explications possibles : 1. Rétrogradation menstruelle : L’explication la plus courante pour l’apparition de l’endométriose est la théorie de la rétrogradation menstruelle.La rétrogradation menstruelle est une théorie qui suggère que le sang menstruel contenant des cellules endométriales peut parfois refluer dans les trompes de Fallope et se propager dans la cavité abdominale plutôt que de quitter le corps par le vagin pendant les règles. Les cellules endométriales qui s’implantent dans la cavité abdominale peuvent ensuite se développer en lésions d’endométriose. Cette théorie est l’une des explications les plus courantes pour expliquer la formation de l’endométriose, bien qu’elle ne soit pas universellement acceptée et qu’elle ne puisse expliquer toutes les formes d’endométriose. 2. Transformation des cellules péritonéales : Il est largement admis que l’endométriose est une maladie résultant de la transformation des cellules péritonéales en cellules endomètriosiques. Les cellules péritonéales tapissent la paroi interne de l’abdomen et de la cavité pelvienne et sont normalement responsables de la production de liquide qui lubrifie les organes abdominaux. Cependant, chez les femmes atteintes d’endométriose, ces cellules subissent des changements moléculaires qui les transforment en cellules qui ressemblent et agissent comme des cellules de l’endomètre. Ces cellules peuvent se fixer à des organes environnants tels que les ovaires, les trompes de Fallope et la paroi pelvienne, et se développer comme des implants endomètriosiques. Les mécanismes exacts de cette transformation des cellules péritonéales en cellules endomètriosiques ne sont pas encore entièrement compris, mais il est clair que cela est dû à une combinaison de facteurs hormonaux, immunitaires et environnementaux. Les recherches se poursuivent pour comprendre les mécanismes sous-jacents de cette transformation des cellules péritonéales et pour trouver des moyens de prévenir ou de traiter l’endométriose. 3. Système immunitaire affaibli : Si le système immunitaire est affaibli, il peut ne pas être en mesure de détruire les cellules endométriales errantes.Il y a des preuves que l’endométriose peut affecter le système immunitaire, mais la relation entre les deux est complexe et mal comprise. Les chercheurs ont découvert que les femmes atteintes d’endométriose ont des niveaux élevés de cytokines inflammatoires et de cellules immunitaires dans le liquide péritonéal, ce qui suggère une réponse immunitaire altérée. D’un autre côté, certaines études ont également montré que les femmes atteintes d’endométriose ont des niveaux plus faibles d’autres cellules immunitaires, ce qui peut indiquer une réponse immunitaire affaiblie. Cependant, la relation entre l’endométriose et le système immunitaire est complexe et nécessite des recherches supplémentaires pour être bien comprise. Il est également important de noter que de nombreux facteurs peuvent affecter le système immunitaire, tels que le stress, l’alimentation, l’environnement et les habitudes de vie, qui peuvent tous influencer le développement et la progression de l’endométriose. 4. Facteurs hormonaux : Les hormones féminines, en particulier peuvent stimuler la croissance des cellules endométriales.Voici quelques facteurs hormonaux qui peuvent influencer l’apparition et la progression de l’endométriose :• Œstrogène : L’œstrogène est une hormone féminine qui est produite dans les ovaires et peut stimuler la croissance des cellules de l’endomètre. Les niveaux d’œstrogène peuvent varier tout au long du cycle menstruel et peuvent affecter la croissance du tissu endométrial en dehors de l’utérus.• Progestérone : La progestérone est une autre hormone féminine qui est produite dans les ovaires et est importante pour la régulation de la croissance de l’endomètre. Des niveaux bas de progestérone peuvent entraîner une croissance anormale de l’endomètre, ce qui peut augmenter le risque d’endométriose.• Gonadotrophines : Les gonadotrophines sont des hormones produites dans l’hypophyse qui régulent la production d’œstrogène et de progestérone dans les ovaires. Des niveaux élevés de gonadotrophines peuvent perturber l’équilibre hormonal et augmenter le risque d’endométriose.• Hormones de stress : Les hormones de stress, telles que le cortisol, peuvent affecter le système immunitaire et hormonal et perturber l’équilibre hormonal dans le corps. Cela peut augmenter le risque d’endométriose et aggraver les symptômes chez les femmes qui en souffrent.• La prolactine est une hormone produite par la glande pituitaire dans le cerveau. Elle est impliquée dans de nombreux processus biologiques, y compris la régulation de la lactation chez les femmes qui allaitent. Des études ont montré que les niveaux de prolactine peuvent être élevés chez certaines femmes atteintes d’endométriose. Cependant, il n’est pas clair si l’augmentation de la prolactine est une cause ou une conséquence de la maladie. De plus amples recherches sont nécessaires pour déterminer si les niveaux de prolactine élevés jouent un rôle dans le développement de l’endométriose ou si c’est simplement une manifestation de la maladie. 5. Facteurs génétiques :Les facteurs génétiques sont également étudiés en relation avec l’endométriose. Des recherches ont montré que l’endométriose peut être héréditaire et que les femmes ayant des antécédents familiaux d’endométriose ont un risque plus élevé de développer la maladie. En fait, les filles de mères atteintes d’endométriose ont un risque accru de 7 fois de développer la maladie. De plus, plusieurs études ont identifié des gènes spécifiques qui pourraient être associés à l’endométriose. Par exemple, des variants génétiques dans des gènes impliqués dans le métabolisme des œstrogènes ont été associés à un risque accru d’endométriose. Cependant, comme pour d’autres facteurs, il n’y a pas de gène spécifique identifié qui soit responsable de l’endométriose. Il s’agit plutôt d’une combinaison complexe de facteurs génétiques et environnementaux qui peut contribuer au développement de la maladie. 6. Facteurs environnementaux :Il est largement admis que les facteurs environnementaux peuvent jouer un rôle dans le développement de l’endométriose. Les perturbateurs endocriniens, tels que les produits chimiques présents dans les plastiques, les pesticides, les herbicides et les retardateurs de flamme, ont été identifiés comme des facteurs de risque possibles de l’endométriose. D’autres facteurs environnementaux qui pourraient contribuer au développement de l’endométriose comprennent : – L’exposition à des niveaux élevés de dioxines, qui sont des produits chimiques présents dans l’environnement et dans les aliments, tels que les poissons gras et les viandes. Les dioxines peuvent affecter le système hormonal et immunitaire, et ont été
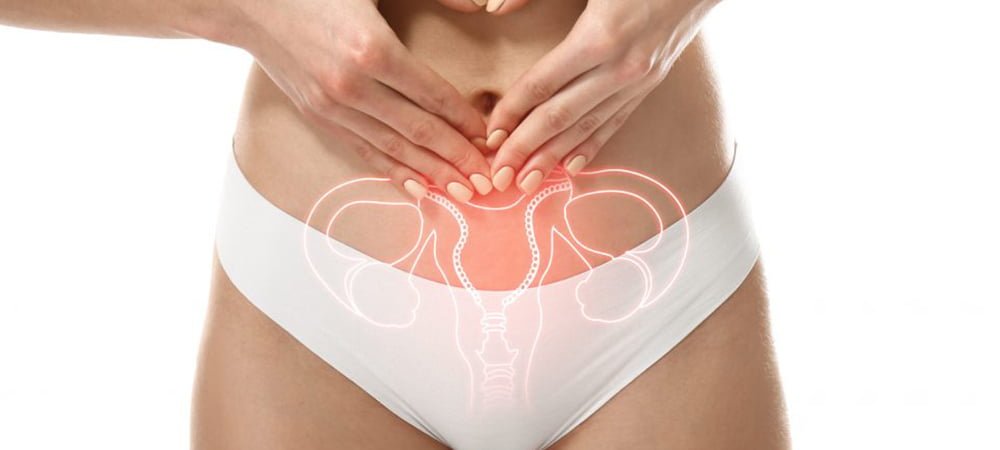
L’Endométriose et ses secrets
L’Endométriose et ses secrets L’endométriose jusqu’en 2022 est une maladie de l’appareil gynécologique seulement. Elle touche les femmes en âge de procréer. Elle se traduit par le développement de la muqueuse utérine dans l’abdomen, touchant la paroi du rectum, ses ligaments, voire même le diaphragme. Dès l’adolescence, l’endométriose se manifeste par des douleurs au moment des règles, souvent négligées par les parents et l’éducation scolaire, entraînant un repli de l’enfant sur lui-même. En France, le diagnostic est posé après une dizaine d’années d’évolution. Le gouvernement français a décidé en 2022 de changer tout le processus de prise en charge et de classer la maladie comme une affection de longue durée (ALD). Cela permet, dans les cas graves, un remboursement à 100% des frais. Même à l’âge adulte, 91% des patientes présentent des symptômes de douleurs lors de la miction, de la défécation, des rapports sexuels, ainsi que des gaz, des ballonnements et parfois une constipation sévère. Voici la définition actuelle de l’endométriose à ce jour. Cependant, la prise en charge de centaines de femmes atteintes d’endométriose m’oblige à revoir cette définition. Nous ferons le maximum pour la faire adopter par l’Académie et l’Inserm. La première découverte est le lien avec l’atteinte digestive. Endométriose et colopathie : 2 atteintes différentes d’une même maladie. On trouve souvent chez ces femmes des gaz, des ballonnements et parfois une constipation sévère. Nous pouvons définir ces symptômes de l’endométriose comme des signes de colopathie. L’endométriose est-elle une maladie grave ? Dans la définition actuelle, non. Mais nous verrons plus loin qu’avec l’atteinte générale : osseuse, articulaire, musculaire, endocriniennes aussi de l’appareil digestif. On peut craindre une maladie beaucoup plus grave, des maladies qui apparaissent tardivement chez la personne présentant une endométriose depuis la puberté. La demande permanente des patientes ? Voir disparaître leurs douleurs quel qu’en soit le coût. Y compris accepter à l’âge de 30 ans, 35 ans une hystérectomie totale (dans les cas très sévères). La prise en charge de l’endométriose Jusqu’en 2022, la prise en charge de l’endométriose était réservée aux gynécologues et aux radiologues qui diagnostiquaient tardivement la maladie par échographie et surtout par IRM. Ces deux examens doivent être réalisés par des spécialistes de l’endométriose, car il y a souvent des résultats négatifs là où l’endométriose est certaine, et inversement. Les signes radiologiques sont difficiles à interpréter. Depuis quelques années, il y a une évolution très nette dans la prise en charge de l’endométriose. Mais à mon avis, elle n’est pas assez active. Souvent, les consultations se terminent soit par le changement de pilule, soit par la proposition d’une chirurgie sous cœlioscopie ! Cette attitude pour moi est déjà dépassée. Elle ne tient pas compte des nouvelles découvertes, notamment sur le rôle de l’intestin, du microbiote, et du rôle néfaste joué par les pesticides et les perturbateurs endocriniens. En effet, 27 études internationales ont permis de définir que ce sont les perturbateurs endocriniens qui sont à l’origine de cette maladie. L’atteinte se fait pendant la grossesse de la mère et se complète au moment de la puberté, c’est-à-dire au moment où l’appareil gynécologique se met à fonctionner. Certains chercheurs ont pu définir une petite anomalie vulvaire chez les jeunes femmes pubères atteintes d’endométriose. En 2023, je propose : Endométriose, maladie inflammatoire générale et maladie auto-immune ? Mes découvertes récentes tendent à démontrer que cette maladie n’est pas une maladie purement gynécologique, mais une maladie générale, inflammatoire, et peut-être auto-immune : les douleurs articulaires, les troubles digestifs, les atteintes hypophysaires et surtout thyroïdiennes auto-immunes, Parmi mes dernières patientes, on trouve 2 atteintes surrénaliennes et un cancer de la peau. Le taux est important, du jamais vu ! Il n’existe aucun contact de ces organes avec l’appareil gynécologique. Il est donc certain que le processus inflammatoire est bien général et non purement gynécologique. Mes 12 années de recherche sur le microbiote, c’est-à-dire la flore intestinale, de notre intestin, m’ont permis de découvrir le lien qu’il existe entre ce qu’on appelle la porosité intestinale, qui permet aux perturbateurs endocriniens de diffuser dans le corps entier, et de se localiser en plus dans l’appareil gynécologique. MA CONCLUSION Aujourd’hui, fort de cette découverte, nous pouvons freiner l’apparition de cette douleur en bloquant, non seulement l’atteinte gynécologique, mais aussi l’atteinte articulaire et digestive. Oui, digestive, car la colopathie avec gaz, ballonnement, douleur abdominale est très fréquente dans l’endométriose. Nous savons à présent qu’elles ont une origine commune : dans ce qu’on appelle classiquement l’endométriose. Qu’elle soit localisée particulièrement dans l’appareil gynécologique ou qu’elle soit une maladie générale, il y a dans la majorité des cas une atteinte de l’intestin et du microbiote !
Quels sont les principaux traitements de l’endométriose ?
Quels sont les principaux traitements de l’endométriose ? A. Le traitement hormonal Il doit être envisagé en priorité pour empêcher la survenue des règles qui sont, nous le savons, très douloureuses. Jusqu’à aujourd’hui, l’Endométriose est classée comme hormono-dépendante, du moins jusqu’à mes dernières études démontrant le caractère inflammatoire de la maladie et non purement hormonal. C’est la pilule en continu B. La cure de ménopause artificielle Elle est beaucoup plus sérieuse, elle s’obtient par l’injection d’une hormone GN RH ; mais avec cette technique, nous obtenons tous les ennuis d’une ménopause avec sécheresse des muqueuses, ostéoporose, troubles de l’Humeur etc. et c’est seulement en cas d’échec, qu’il faudrait avoir recours au traitement chirurgical. C. Le traitement chirurgical Le traitement chirurgical des lésions d’Endométriose se fait en priorité par exérèse. Parfois ces exérèses emportent une partie plus ou moins importante de l’Utérus quand le chirurgien ne peut pas faire autrement. Les chirurgiens utilisent pour cela les instruments classiques comme les ciseaux, le bistouri, les ultrasons ou le Laser, voire même un vieil appareil utilisant un simple courant électrique qui peut vaporiser avec succès des petites lésions : technique très ancienne et très simple, mais qui ne peut être utilisé dans les lésions plus importantes et plus profondes. Ce sont elles qui posent des problèmes, avec une structure que l’on appelle en iceberg, et si la destruction de la partie superficielle est facile, celle de la partie profonde est plus difficile. La rigueur dans ce type d’intervention est nécessaire et même impérative, car l’avenir obstétrical est en jeu. Hélas, la chirurgie de l’Endométriose ne se résume pas à l’ablation de tumeurs superficielles ou profondes des lésions de l’utérus. En effet, elles peuvent toucher les organes aux alentours. Nous pouvons voir des atteintes vésicales, des atteintes de l’intestin qui rendent cette maladie invalidante. N’oublions pas l’atteinte des ovaires qui rend l’extraction des kystes plus compliquée, car possibilité de surinfection du liquide qui s’écoule du kyste ponctionné. Enfin, nous pouvons parler de 2 techniques plus récentes La Sclérothérapie utilisée jusqu’à présent par le Phlébologue et l’angéiologue qui permet grâce à un cathéter d’aller jusqu’aux veines et artères dilatées et de les cautériser, c’est-à-dire de les détruire et les faire disparaitre permettant à l’utérus d’avoir un volume plus raisonnable et sans vaisseaux risquant de saigner. Mais un nouveau traitement est à l’étude, celui d’ Un traitement chirurgical mini-invasif par voie rectale avec des Ultrasons focalisés de haute intensité. (H.I.F.U.) que l’on utilise avec succès dans les maladies de la prostate. Il permet aussi de détruire les lésions visibles et accessibles par l’anus. D. Régime anti-inflammatoire. On a introduit ces dernières années un régime appelé « régime anti-inflammatoire ». Nous avons vu cela dans l’article sur l’endométriose et le rôle du Microbiote et sa relation avec l’appareil gynécologique. Une bonne alimentation doit équilibrer l’intestin et limiter ce qu’on a appelé toujours dans cet article le « Leaky Gut syndrom », autrement dit le syndrome de la passoire intestinale qui permet l’entrée dans notre organisme des perturbateurs endocriniens et des produits toxiques. E. Le protocole du Dr Richard HADDAD Les découvertes du rôle du Microbiote, le rôle des prébiotiques validés par l’organisme de Bruxelles (l’EFSA) qui donne à ces substances un rôle prépondérant dans la régulation des neuro transmetteurs et des hormones à sécrétion digestive. Mon approche permet d’analyser notre métabolisme et notre organisme de façon coordonnée, car jusqu’à présent chaque spécialiste travaille pour son secteur avec très peu de rapport, voir aucun, avec la spécialité d’à côté. Muni de ces dernières données et du fait que pour moi, il était devenu évident que l’endométriose n’était pas une maladie gynécologique à proprement parler, mais une maladie générale et qu’il fallait utiliser les médicaments à visée générale Et ce fut un GRAND SUCCÈS !!! Espérons donc des jours meilleurs. Mais ce traitement nécessite une prise en charge rigoureuse afin d’éliminer tout produit toxique de l’organisme.
Qu’est-ce qu’est le microbiote intestinal ?
Qu’est-ce qu’est le microbiote intestinal ? Le microbiote intestinal, aussi appelé flore intestinale, désigne l’ensemble des microorganismes vivant dans notre tube digestif, principalement dans notre gros intestin. Il est composé de milliards de bactéries, mais comprend également des virus, des champignons et d’autres organismes. Le microbiote intestinal joue un rôle essentiel dans notre santé, et on le considère souvent comme un « organe » à part entière. Il remplit plusieurs fonctions importantes, notamment : 1. Digestion et métabolisme : Le microbiote aide à la digestion des aliments en dégradant certains composés que nous ne pouvons pas digérer seuls, comme les fibres alimentaires. Il produit également des vitamines et des acides gras à chaîne courte, qui sont essentiels pour notre santé. 2. Système immunitaire : Le microbiote intestinal exerce un rôle clé dans le développement et le fonctionnement de notre système immunitaire. Il participe à l’équilibre entre tolérance et réponse immunitaire, et contribue ainsi à prévenir les allergies, les maladies auto-immunes et les infections. 3. Barrière de protection : Le microbiote forme une barrière physique qui empêche les agents pathogènes de coloniser notre intestin. Il limite également la croissance excessive de certaines bactéries nuisibles. 4. Influence sur le cerveau : Des études récentes suggèrent que le microbiote intestinal peut influencer notre humeur, notre comportement et notre santé mentale en communiquant avec notre cerveau via l’axe intestin-cerveau. Des perturbations du microbiote, appelées dysbiose, peuvent être associées à divers problèmes de santé, tels que les troubles gastro-intestinaux, les maladies inflammatoires chroniques, l’obésité, le diabète, les maladies cardiovasculaires et même des troubles neurologiques tels que la dépression et l’autisme. Il est donc important de prendre soin de notre microbiote en adoptant une alimentation équilibrée, riche en fibres alimentaires et en prébiotiques (qui favorisent la croissance des bonnes bactéries), ainsi qu’en évitant les antibiotiques inutiles et en limitant le stress. Les prébiotiques, retrouvées dans notre alimentation, sont très utiles pour aider à rétablir l’équilibre du microbiote en cas de dysbiose.
Conseils pour réduire l’exposition aux pesticides à la maison
Conseils pour réduire l’exposition aux pesticides à la maison Pour réduire l’exposition aux pesticides à la maison, voici quelques mesures que vous pouvez prendre : 1. Choisissez des aliments biologiques : Optez pour des aliments biologiques certifiés, qui sont cultivés sans l’utilisation de pesticides synthétiques. Les aliments biologiques réduisent considérablement l’exposition aux résidus de pesticides. 2. Lavez soigneusement les fruits et légumes : Lorsque vous achetez des fruits et légumes conventionnels, lavez-les soigneusement à l’eau claire ou additionnée de bicarbonate de soude pour éliminer une partie des résidus de pesticides présents à leur surface. Vous pouvez également utiliser une brosse douce pour frotter les légumes à surface dure. 3. Éliminez les pesticides des produits d’origine végétale : Pour certains aliments à surface dure, comme les pommes et les carottes, vous pouvez les peler pour réduire l’exposition aux pesticides. Gardez à l’esprit que certains nutriments et fibres se trouvent également dans la peau, alors assurez-vous de maintenir une alimentation équilibrée. 4. Utilisez des alternatives naturelles pour le jardinage : Au lieu d’utiliser des pesticides chimiques pour l’entretien de votre jardin, recherchez des alternatives naturelles, comme l’utilisation d’engrais organiques, de méthodes biologiques de lutte contre les ravageurs (comme l’introduction d’insectes bénéfiques) et de pratiques de jardinage écologiques. 5. Limitez l’utilisation de produits chimiques à la maison : ( voir plus bas ) Réduisez l’utilisation de produits chimiques ménagers tels que les insecticides, les pesticides d’intérieur et les désinfectants chimiques. Optez plutôt pour des alternatives naturelles, comme l’utilisation de vinaigre, de bicarbonate de soude et de produits de nettoyage écologiques. 6. Aérez votre maison : Ouvrez régulièrement les fenêtres pour ventiler votre maison et favoriser la circulation de l’air frais. Cela permet de réduire la concentration de produits chimiques présents dans l’air intérieur. 7. Filtrez l’eau : Utilisez un filtre à eau certifié pour éliminer les résidus de pesticides présents dans l’eau du robinet. 8. Stockez et éliminez correctement les produits chimiques : Assurez-vous de stocker les produits chimiques ménagers, tels que les pesticides et les produits de nettoyage, dans des endroits sûrs et hors de portée des enfants. Lorsque vous devez vous débarrasser de ces produits, renseignez-vous sur les méthodes d’élimination sûres et respectez les réglementations locales en vigueur. Il est important de noter que ces mesures peuvent aider à réduire l’exposition aux pesticides, mais il est difficile d’éliminer complètement tous les résidus de pesticides de notre environnement. En adoptant ces pratiques, vous pouvez contribuer à créer un environnement domestique plus sain. Pour limiter l’utilisation de produits chimiques à la maison, voici quelques conseils : 1. Utilisez des alternatives naturelles pour le nettoyage : Optez pour des produits de nettoyage écologiques et naturels, tels que le vinaigre blanc, le bicarbonate de soude, le citron et les huiles essentielles. Ils peuvent être utilisés pour nettoyer de nombreuses surfaces de la maison, comme les comptoirs, les sols et les surfaces en verre. 2. Privilégiez les méthodes de nettoyage mécaniques : Utilisez des méthodes de nettoyage mécaniques, comme le balayage, le dépoussiérage et l’utilisation de chiffons ou de brosses, plutôt que de recourir à des produits chimiques. Par exemple, utilisez un balai et une pelle pour nettoyer les sols plutôt que d’utiliser des produits de nettoyage chimiques. 3. Limitez l’utilisation des désodorisants artificiels : Évitez l’utilisation de désodorisants d’air ou de sprays parfumés qui contiennent des produits chimiques nocifs. Optez plutôt pour des alternatives naturelles, comme l’aération de la pièce, l’utilisation de bougies parfumées à base de cire d’abeille ou d’huiles essentielles. 4. Évitez les pesticides et les herbicides : Privilégiez des méthodes de lutte contre les ravageurs et les mauvaises herbes qui n’impliquent pas l’utilisation de pesticides chimiques. Utilisez des méthodes biologiques, comme le paillage, le désherbage manuel ou l’utilisation de produits naturels pour contrôler les parasites. 5. Optez pour des produits de soins personnels naturels : Choisissez des produits de soins personnels, tels que les savons, les shampoings, les dentifrices et les déodorants, qui sont fabriqués à partir d’ingrédients naturels et exempts de produits chimiques nocifs tels que les parabènes, les sulfates et les phtalates. 6. Limitez l’utilisation de produits chimiques de jardinage : Privilégiez des méthodes de jardinage écologiques et naturelles, comme l’utilisation de compost, de fertilisants organiques et de méthodes biologiques de lutte contre les ravageurs. Évitez l’utilisation excessive de pesticides et d’herbicides chimiques. 7. Utilisez des filtres à eau : Installez des filtres à eau sur vos robinets ou utilisez une carafe filtrante pour éliminer les produits chimiques présents dans l’eau du robinet, tels que le chlore et les métaux lourds. 8. Éduquez-vous sur les produits chimiques : Renseignez-vous sur les produits chimiques présents dans votre maison et leurs effets sur la santé. Lisez attentivement les étiquettes des produits et recherchez des alternatives plus sûres. En suivant ces conseils, vous pouvez réduire l’utilisation de produits chimiques à la maison, créer un environnement plus sain et protéger votre santé ainsi que celle de votre famille.
Les effets bénéfiques des bactéries de l’intestin et du Microbiote
Les effets bénéfiques des bactéries de l’intestin et du Microbiote Les bactéries de l’intestin, également connues sous le nom de microbiote intestinal ou flore intestinale, jouent un rôle crucial dans l’amélioration de notre santé. Voici quelques points clés à connaître sur l’interaction entre les bactéries de l’intestin et notre bien-être : 1. Digestion et métabolisme : Les bactéries de l’intestin aident à la décomposition des aliments et à l’absorption des nutriments. Elles contribuent également à la production de certaines vitamines, telles que la vitamine K et certaines vitamines du groupe B. Un microbiote équilibré favorise une meilleure digestion et un métabolisme plus efficace. 2. Système immunitaire : Les bactéries de l’intestin jouent un rôle clé dans le développement et le fonctionnement de notre système immunitaire. Elles aident à prévenir l’invasion de pathogènes en renforçant la barrière intestinale et en stimulant la production de substances bénéfiques pour notre système immunitaire. Un microbiote sain peut contribuer à réduire le risque de certaines maladies auto-immunes et inflammatoires. 3. Santé mentale : Des études récentes ont mis en évidence le lien entre le microbiote intestinal et la santé mentale. Les bactéries de l’intestin peuvent influencer la production de neurotransmetteurs tels que la sérotonine, qui joue un rôle important dans la régulation de l’humeur. Un déséquilibre du microbiote intestinal peut être associé à des troubles tels que l’anxiété, la dépression et même des troubles neurologiques tels que la maladie d’Alzheimer. 4. Gestion du poids : Des recherches suggèrent que les bactéries de l’intestin peuvent avoir un impact sur la gestion du poids. Un déséquilibre du microbiote intestinal peut être associé à une augmentation de l’accumulation de graisse et à des problèmes de régulation de l’appétit. Un microbiote sain peut favoriser un métabolisme plus efficace, ce qui peut aider à maintenir un poids corporel sain. 5. Prévention des maladies : Un microbiote intestinal équilibré et diversifié est associé à une réduction du risque de diverses maladies, notamment les maladies cardiovasculaires, le diabète de type 2, les allergies et les maladies inflammatoires de l’intestin. Les bactéries de l’intestin interagissent avec notre corps de différentes manières et peuvent influencer notre susceptibilité aux maladies. Il est important de noter que la composition du microbiote intestinal peut être influencée par divers facteurs tels que l’alimentation, le mode de vie, les médicaments et les infections. Pour maintenir un microbiote intestinal sain, il est recommandé d’adopter une alimentation équilibrée, riche en fibres et en aliments fermentés, de réduire le stress, de faire de l’exercice régulièrement et de limiter l’utilisation excessive d’antibiotiques. Si vous avez des préoccupations concernant votre microbiote intestinal ou votre santé digestive, il est conseillé de consulter un professionnel de la santé qualifié. L’interaction entre les microbes et les postbiotiques L’interaction entre les microbes et les postbiotiques est étroitement liée à la relation entre les microbes et leur environnement, ainsi qu’aux métabolites et produits résultant de l’activité des microbes. Les microbes sont des micro-organismes vivants présents dans notre microbiote intestinal. Ils comprennent principalement des bactéries, mais aussi des virus, des champignons et d’autres organismes. Ces microbes sont impliqués dans de nombreuses fonctions bénéfiques pour notre santé, notamment la digestion, l’immunité et la production de vitamines. Les postbiotiques, en revanche, sont les produits métaboliques et les composés bioactifs dérivés de l’activité des microbes. Il s’agit des substances produites par les microbes lors de leur croissance et de leur métabolisme dans notre intestin. Les postbiotiques comprennent des métabolites tels que les acides organiques, les enzymes, les peptides, les polysaccharides, les vitamines, les lipides et les métabolites secondaires. L’interaction entre les microbes et les postbiotiques est un processus dynamique et complexe. Les microbes du microbiote intestinal métabolisent les nutriments provenant de notre alimentation et produisent une grande variété de composés bioactifs. Ces composés peuvent interagir avec les cellules de notre corps et influencer divers processus biologiques. Par exemple, certains postbiotiques peuvent agir comme des prébiotiques, favorisant la croissance de bactéries bénéfiques dans notre intestin. D’autres postbiotiques peuvent avoir des effets anti-inflammatoires en modulant la réponse immunitaire et en réduisant l’inflammation. Certains postbiotiques peuvent également renforcer la barrière intestinale, améliorer la fonction digestive et réguler le métabolisme. Il est important de noter que la recherche sur les postbiotiques est encore relativement nouvelle et en évolution. Les scientifiques explorent activement les différentes classes de postbiotiques et leur impact sur la santé humaine. Cela comprend la recherche sur les mécanismes d’action, les effets potentiels sur les maladies et les applications thérapeutiques. En résumé, les microbes et les postbiotiques entretiennent une relation étroite dans notre microbiote intestinal. Les microbes produisent des postbiotiques qui peuvent influencer notre santé de différentes manières. Comprendre cette interaction complexe est important pour exploiter le potentiel des postbiotiques dans la promotion de la santé et le traitement des maladies. Mode d’action des post biotiques sur la muqueuse digestive Les postbiotiques, qui sont les produits métaboliques des microbes présents dans notre microbiote intestinal, peuvent avoir divers effets sur la muqueuse digestive. Voici quelques-uns des principaux modes d’action des postbiotiques sur la muqueuse digestive : Renforcement de la barrière intestinale : Certains postbiotiques, tels que les acides gras à chaîne courte, peuvent renforcer l’intégrité de la barrière intestinale. Ils aident à maintenir l’étanchéité des jonctions entre les cellules de la paroi intestinale, ce qui réduit le risque de fuites et de passage de substances indésirables dans la circulation sanguine. Cela contribue à prévenir l’inflammation et à maintenir une muqueuse digestive saine.Réduction et régulation de l’inflammation : Certains postbiotiques ont des propriétés anti-inflammatoires. Ils peuvent réguler la réponse immunitaire dans la muqueuse digestive, réduisant ainsi l’inflammation. . Ils peuvent inhiber la production de cytokines pro-inflammatoires, réduisant ainsi l’inflammation excessive. Cela est particulièrement pertinent dans les maladies inflammatoires de l’intestin telles que la colite ulcéreuse ou la maladie de Crohn, ou toute autre maladie inflammatoire de l’intestin.Modulation de l’immunité : Les postbiotiques peuvent influencer l’activité des cellules immunitaires présentes dans la muqueuse digestive. Ils peuvent renforcer la réponse immunitaire, favoriser la production d’anticorps et réguler l’équilibre des cytokines, qui sont des molécules impliquées dans la communication
Acide butyrique ou acides gras à chaîne courte
Acide butyrique ou acides gras à chaîne courte Les post biotiques sont au nombre de 3 : le propionate, le pyruvate, l’acide butyrique Celui que nous retiendrons surtout l’acide butyrique ou butyrate qui joue un rôle important dans les maladies de l’intestin. L’acide butyrique est le principal substrat énergétique du colonocytes ou cellules intestinales. Il stimule: l’absorption du sodium et de l’eau dans le côlon présente une action trophique sur les cellules intestinales. C’est ainsi que les études récentes traitent principalement de l’utilisation de l’acide butyrique oral dans les maladies inflammatoires et des altérations de la motilité intestinale et dans le syndrome du côlon irritable.